トリカター膝関節のレントゲンPart.1ー

記事の監修医師
【略歴】
熊本大学医学部卒業
【資格/役職】
放射線診断専門医 医学博士
株式会社ワイズ・リーディング 代表取締役兼CEO
医療法人社団 寿量会 熊本機能病院 画像診断センター長
熊本大学医学部 臨床教授
撮影ポイントを各部位ごとに細かく解説した放射線医師・技師のため情報をお届けします。
今後の勤務の際にお役立てください。
今回の部位は「膝関節のレントゲンPart.1」です。
撮影概要とポイントについて
・正面:仰臥位・下肢伸展位。
:膝蓋骨を中央に描出(中間位)。
・側面:検測を下にした側臥位。
:非検測は体前方の補助具の上に乗せる。
:軽度屈曲(60°)
:足関節に高さ2〜3cmほどの固定具を置く。
撮影条件
ブッキー台使用
管電圧:75kV
管電流:200mA
撮影時間0.125sec
撮影距離130cm
カセッテ撮影
管電圧:55kV
管電流:200mA
撮影時間0.02sec
撮影距離130cm
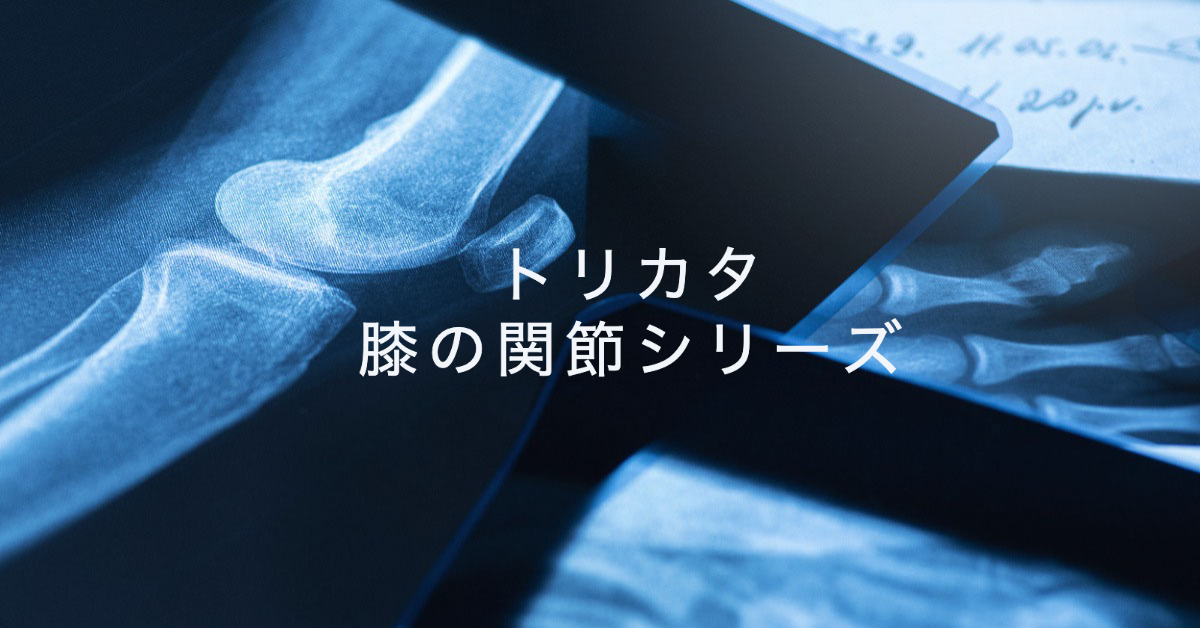
膝関節正面の撮影
臥位で撮影します。患者さんには仰臥位になって下肢を伸展しまっすぐ寝ていただきます。

膝蓋骨を押さえて膝蓋骨が上を向くように(膝蓋骨が大腿骨遠位内果・外果の中心にくるように)やや内旋位にします。

照射野の縦横ラインは膝蓋骨下端の中心を通るようにして、撮影時は動かないようにアナウンスをして撮影します。
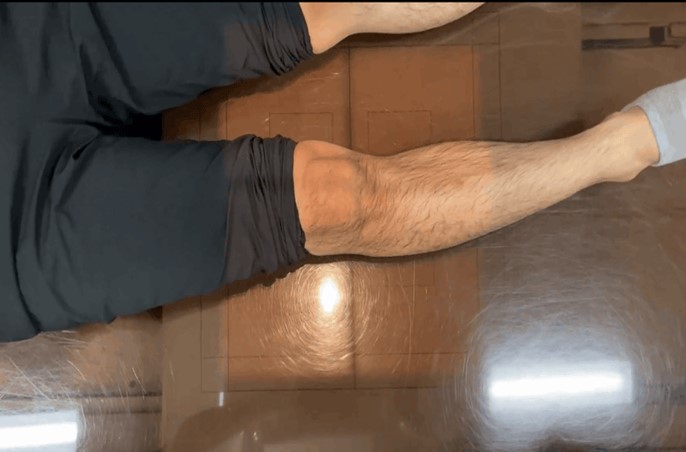
補足ポイント
施設によっては大腿骨遠位部青○のところにクッションを入れて膝蓋骨下端と膝関節腔を結ぶ線を一直線にして撮影する場合もあります。
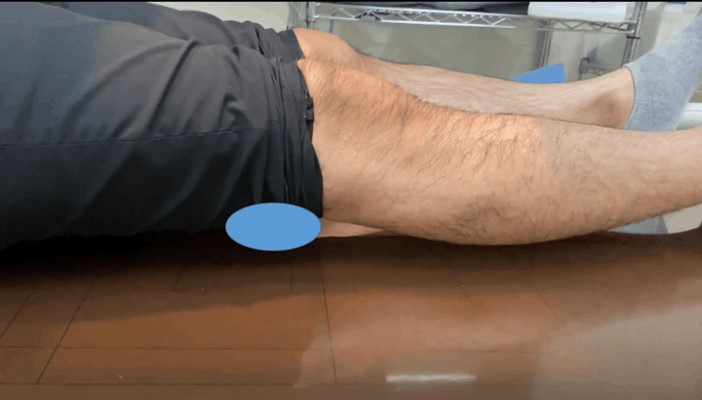
膝関節側面の撮影
側臥位で撮影します。患者さんには側臥位になって非検側の下肢を体の前に出して寝て頂きます。
非検側の下肢に25cmほどの高さの補助具を敷きます。
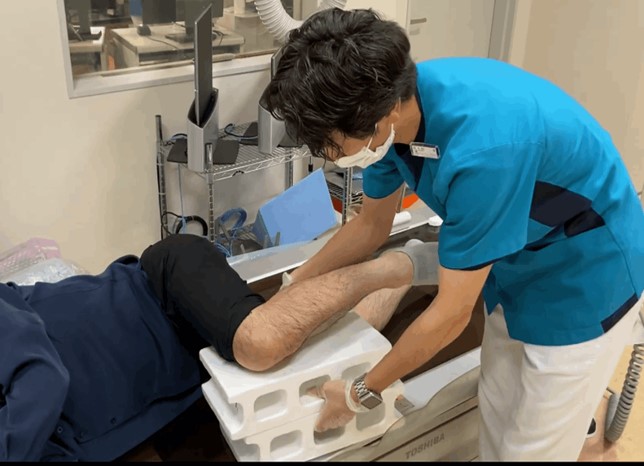
これは体や検測の大腿骨が外側に向き過ぎないようにする意味と体の固定、また、THA後の方の場合股関節脱臼防止のため行っています。
次に検測のポジショニングですが、2種類の補助具を使用します。
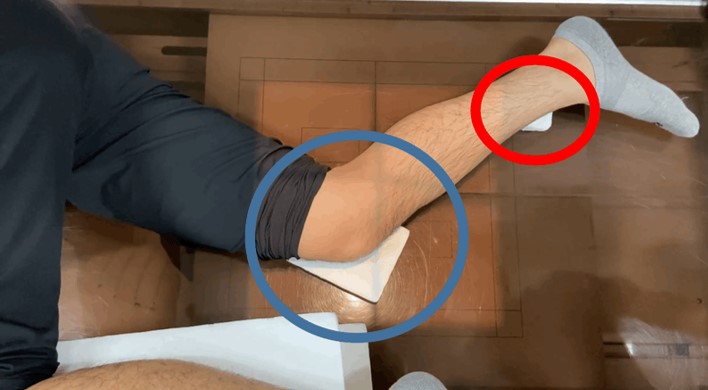
薄い方の補助具を膝に敷き、やや高さがある補助具を足関節側に敷きます。

下肢の固定補助具で行うともに、膝蓋骨が真側面を向いていることを確認し、脛骨前面の内側(赤丸)と外側(青○)を垂直にします。

このように3個の補助具にて固定します。膝は60°屈曲位にて撮影します。伸展位でポジショニングすると固定が難しいのと大腿骨内果・外果が揃いにくくなるので屈曲位にて撮影しています。

照射野の横ラインは膝蓋骨下端の中心を通るようにします。縦ラインは大腿骨内果中心を通るようにします。撮影時は動かないようにアナウンスをして撮影します。
補足ポイント
膝関節側面撮影は大腿骨内果・外果を縦軸横軸ともに揃えるように撮影するため難しい撮影の1つといえます。先ほど紹介した補助具でなかなか大腿骨内果・外果が揃わない場合もあります(特に変形性膝関節症の方)。その場合は、この補助具の高さを変えて撮影を行います。1度撮影を行い大腿骨内果・外果横軸が揃っていない場合、画像を見て大腿骨内果が外側にずれている場合は青○の補助具を高くします。反対に大腿骨外果が外側にずれている場合は青○の補助具を低くもしくは補助具無し、または赤○の補助具を高くして撮影します。大腿骨内果・外果縦軸が揃っていない場合は赤○の補助具の高さを調整して撮影します。
また、骨盤の向きも重要です。外側を向きすぎると大腿骨内果が外側にずれますので骨盤の向きにも注意が必要です。
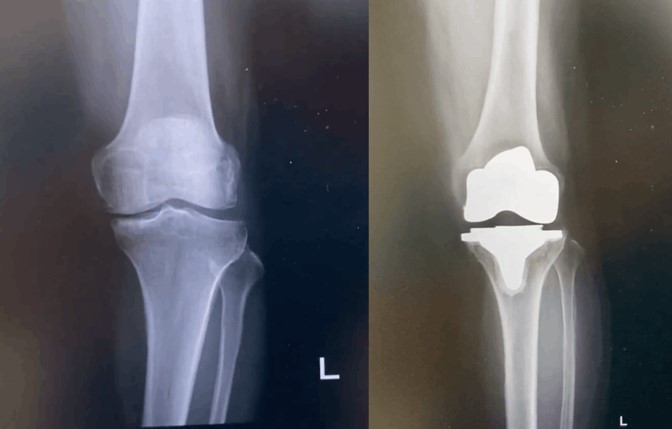
実際のレントゲン
膝関節正面のレントゲン画像
ポジショニングのチェック
・関節面が明瞭に描出されている。
・膝蓋骨が大腿骨遠位端中央に描出されている。
・腓骨と脛骨重なりが約1/2。
観察
・アライメント、形態異常、変形性膝関節症、骨棘の有無、関節裂隙の広さ。
・外傷性骨折の場合は脛骨側に多い:骨折の場合、骨折箇所・状態の確認。プラトー骨折の確認。顆間隆起骨折の有無、骨透亮像、多くは内側に発現。
・その他の異常所見:骨腫瘍
膝関節側面のレントゲン画像
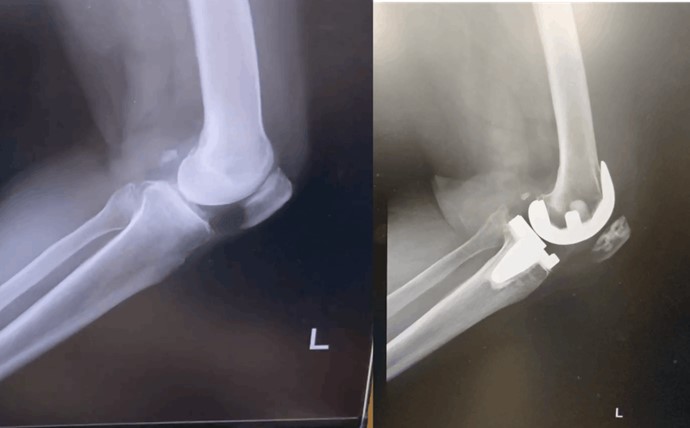
ポジショニングのチェック
・大腿骨の内果・外果が揃って重なっている。
・膝蓋骨との間に関節間隙が描出されている。
観察
・アライメント、形態異常:骨折、骨片の有無、膝蓋骨骨折の有無、顆間隆起の状態。膝蓋骨と脛骨の距離、大腿骨と脛骨の前後関係(前・後十字靭帯損傷)
・その他の異常所見:骨腫瘍。特発性骨壊死では、関節面の扁平化、骨透亮像として描出。若年者では、脛骨粗面部の異常骨陰影(オスグットシュラッター病)の有無を確認。
以上が、膝関節レントゲン撮影のポイントです。
動画で確認したい方はこちらのURLより視聴して頂けますので、ぜひよろしくお願いいたします!

https://www.umu.co/ssu_bwpa52ac
次回は膝関節レントゲンPart.2をお届けします。
[/if-login]
