第9回ウェブラジエーション勉強会 ダイジェスト 第2弾 ―腰椎分離症はCT?MRI?―

記事の監修医師
【略歴】
熊本大学医学部卒業
【資格/役職】
放射線診断専門医 医学博士
株式会社ワイズ・リーディング 代表取締役兼CEO
医療法人社団 寿量会 熊本機能病院 画像診断センター長
熊本大学医学部 臨床教授
放射線技師の高石です。
第9回ウェブラジエーション勉強会へご参加いただきました皆さま、誠にありがとうございました。
今回は、勉強会の内容をダイジェスト版としてご紹介していきたいと思います。
第2弾は「腰椎分離症はCT?MRI?」についてご紹介します。
放射線技師の皆様は、日頃の業務で遭遇する可能性が高い症例だと思います。
ぜひ最後までご覧ください。
今回は、実際に勉強会で行われたディスカッションを記事にまとめてみました。
分離症を疑う時はどんな時?
整形外科医:中村Dr
小学校高学年から中学生にかけて受診されることが多く、多くはL5に発症し稀にL4にある印象です。
どのような臨床症状で分離症を疑うかというと、スポーツをやっている小学校高学年から中学生の方で、腰の痛みを訴えがある場合はその時点で「分離症」を疑います。
また、小学校高学年から中学生の方で腰痛を訴えることはほとんどないので、小学校高学年から中学生の方が腰が痛いならまず分離症を疑います。
症例
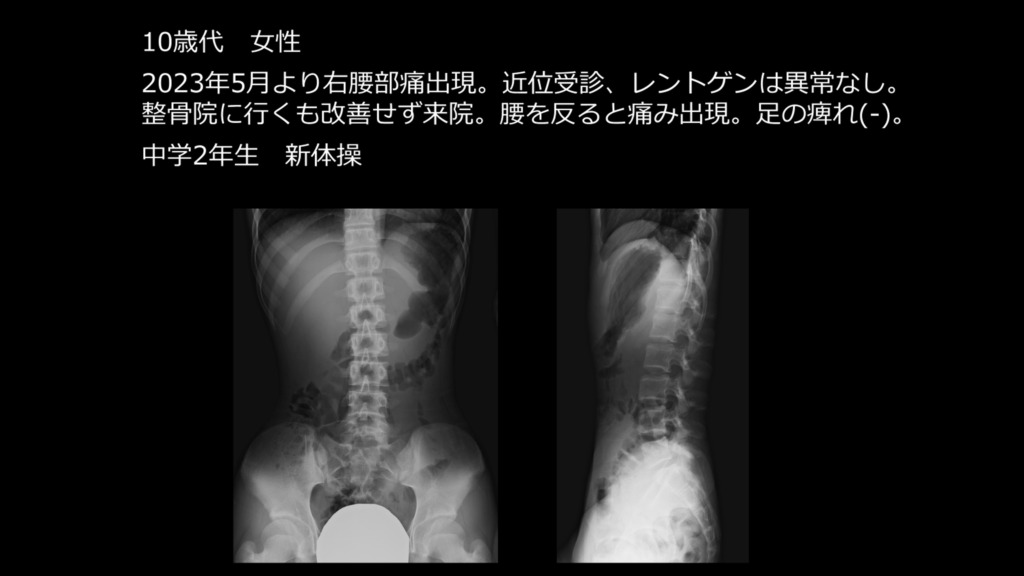
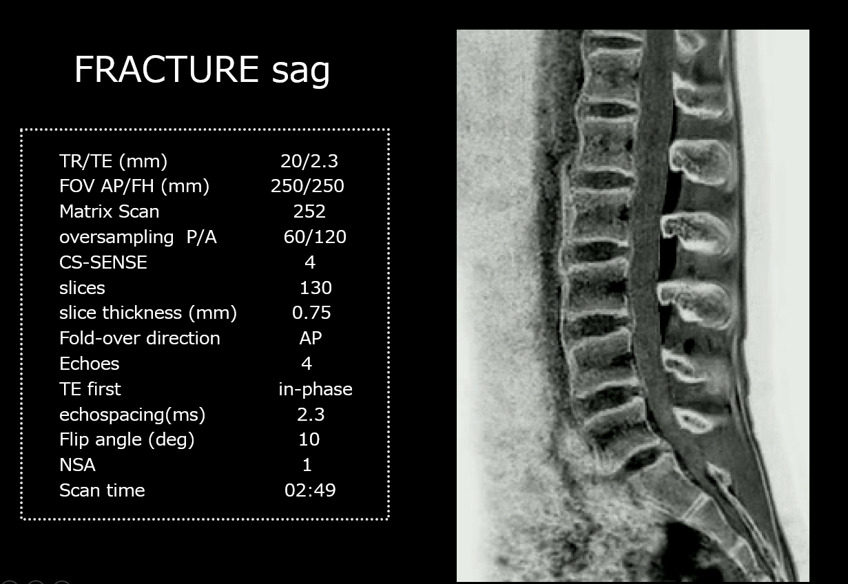
レントゲン上では異常は指摘できず、MRI検査となりました。
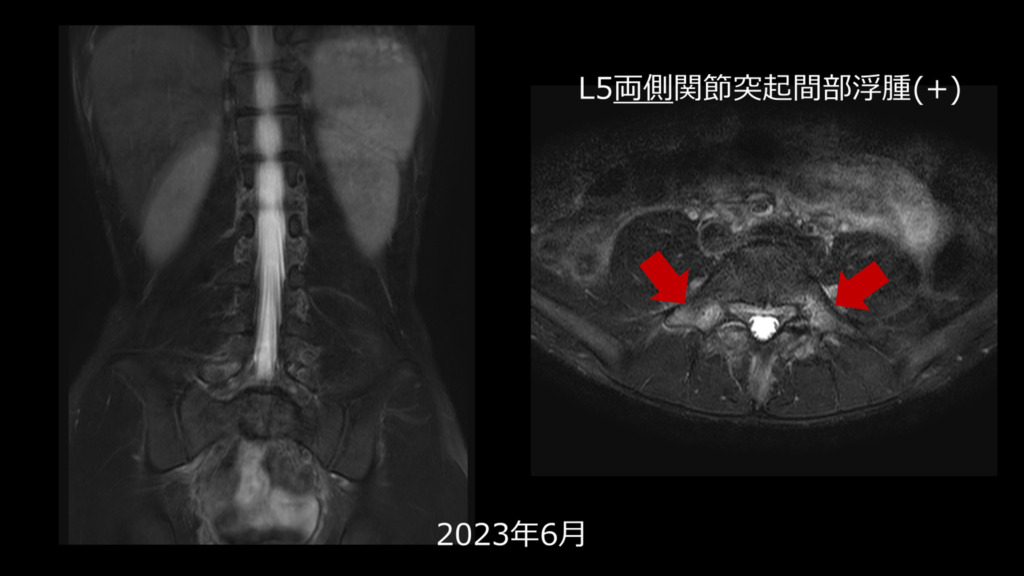
脂肪抑制併用のT2強調画像の冠状断でL5両側の椎弓の高信号を認めます。
当院では分離症を疑う検査の場合は、通常検査に加え脂肪抑制併用のT2強調画像とT1強調画像のL4・L5の横断像を追加して撮影しています。こちらを観察すると分離症がわかりやすいと思います。
その後、半年後の経過観察でMRI検査した画像がこちらです。
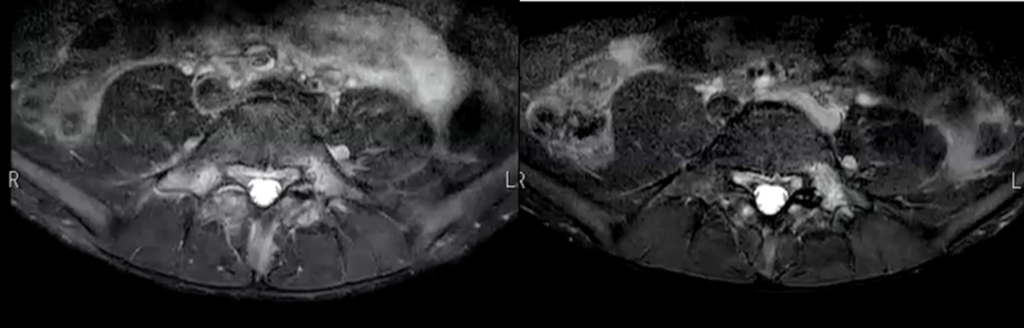
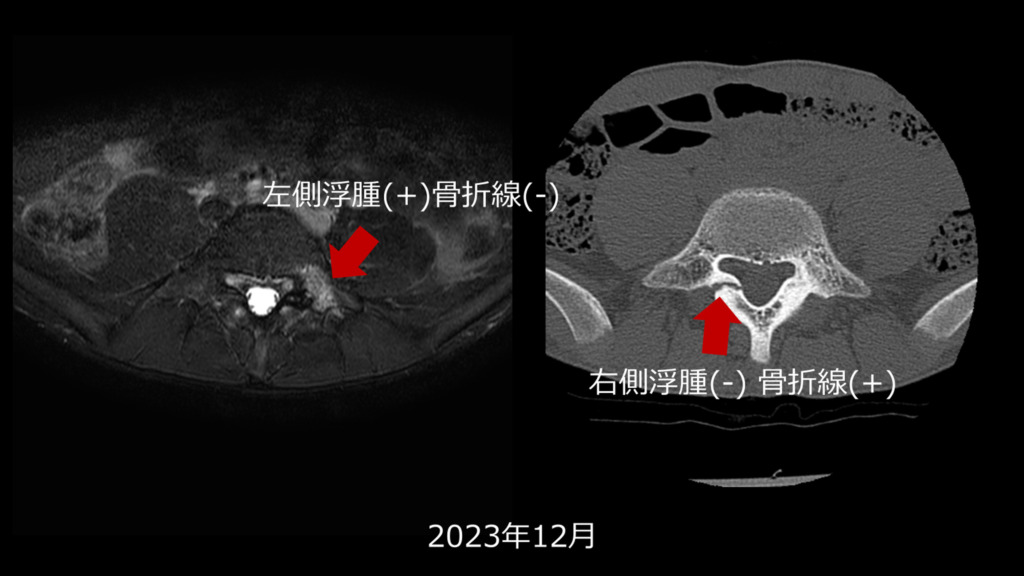
左の画像が2023年6月、右の画像が2023年の12月です。
12月の検査では右椎弓の骨髄浮腫が消失し、左椎弓の骨髄浮腫が残っていることがわかります。
12月にCTも検査されました。その時の画像がこちらです。
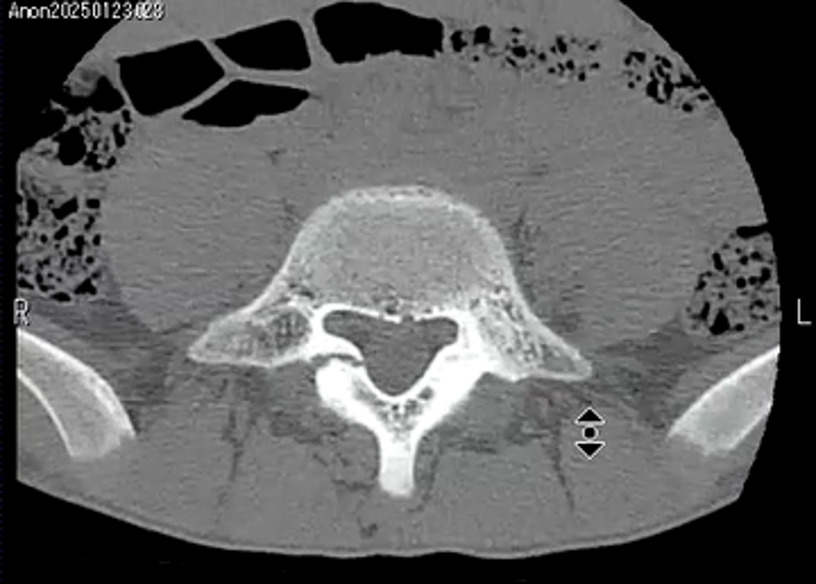
整形外科医:中村Dr
CTとMRIの使い分けですが、私は両方検査をお願いしています。
初診時の2023年のMRIでは両方に浮腫像を認め、半年後のMRIでは右の浮腫像は消失し、左は残存している状態です。
半年後の検査で右の椎弓はCTを見たら骨折していることがわかるが、CT検査なしでMRI検査のみだったら、骨が折れているのがはっきりわかりにくいです。
なので分離症が治ったのかそれとも折れて偽関節になっているのかはMRIだけだとわかりません。
ですのでMRIとCTを両方見て、浮腫がなく分離症が治っているのかそれとも折れた後、炎症が落ち着いて時間がたって浮腫が消えているのかを判断します。
また、初診時にMRIを撮影して浮腫があれば分離症の初期段階と思われるが、初診時にすでに陳旧性の人も多いので初診時からCTとMRIを撮影しています。
CTだと骨が折れているか折れていないかははっきりわかるんですが、分離症の初期像である超急性期である骨の浮腫像はCTでは指摘できず、MRIで指摘できます。この時点で見つけることができれば安静加療で骨が折れずに治るのでできるだけこの時点で見つけたいが、CTだけでは指摘ができません。
CTを撮影して骨が折れてないから大丈夫といって運動を続けると、もしかしたらその時点で浮腫があってそのあとに折れるかもしれないのでCTだけでもだめでMRIだけでもだめなので両方撮影するようにしています。
放射線科医:中山Dr
今回の症例では最初のMRIの段階で両側に浮腫があって、半年後には右の浮腫が消えているが最初のMRIを見るとすでに右に骨折線がありそうに見えます。なので最初の段階で右には骨折があって、左は骨折しておらず、その後右が骨折したおかけで負荷が軽減され浮腫が改善していったと画像からは考えられます。
整形外科医:中村Dr
骨折した後時間がたつと多くは浮腫がなくなり偽関節になります。
放射線科医:中山Dr
ということは骨折が出る前の浮腫の段階で治療につなげないといけないということですね。
浮腫を拾い上げることがとても重要になるということですね。
整形外科医:中村Dr
分離症の超急性期の変化である浮腫を早く指摘し、早期に安静加療などの治療にうつることで骨折せずに済むので超急性期の変化である浮腫を指摘することは重要です。
なので小学校高学年から中学生が腰痛で受診したら必ずMRIを必ず撮影するようにしています。
放射線科医:中山Dr
ファーストチョイスでMRIを撮影せず、CTを撮影し骨折がないと判断してしまうことが危ないんですね?
整形外科医:中村Dr
折れる前に浮腫像が出るとわかっているので、CTで骨折線が見えるということは分離症の陳旧性になり治る見込みが落ちます。ですのでMRIで確認できる超初期像を見つけるため検査を依頼しています。
放射線科医:中山Dr
CTでも骨折の兆候として淡い骨硬化像と骨透亮像が出てくるときがありますがそれはいかがですか?
整形外科医:中村Dr
CTを見慣れてくると淡い骨硬化像と骨透亮像で骨折の兆候がわかるのかもしれませんが、CTではわかりにくいことが多いので両方検査するほうがいいのかなと思います。
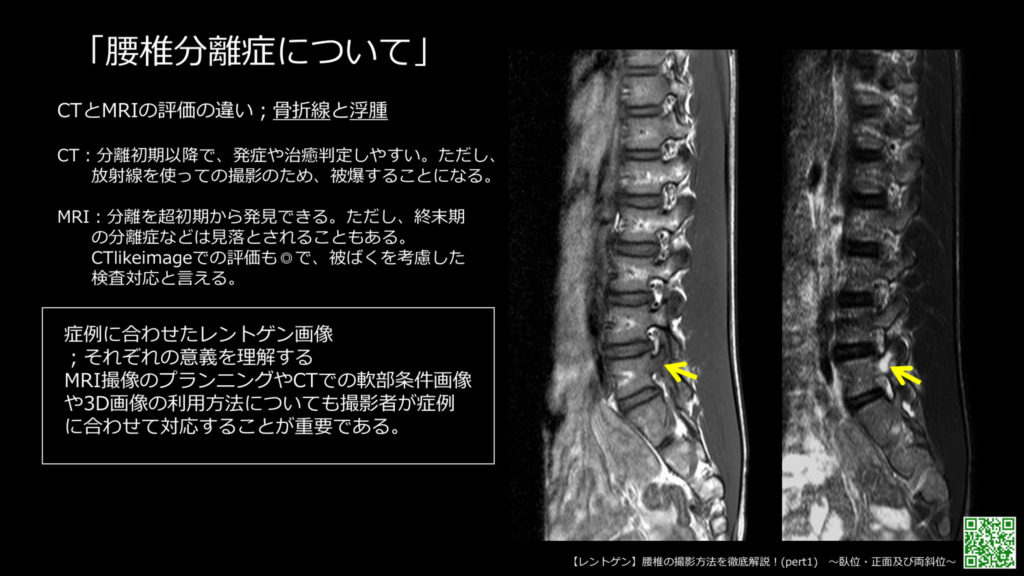
しかし、最近ではMRIで撮影できるCT Like Imageというのがあるのですが当院でも撮影しています。ですのでCTを撮影せずにMRIだけで骨折と浮腫を両方確認し検査を終えることも増えています。
CT Like Image
MRIでCTの骨条件のような画像が得られる撮影なのですが、こちらになります。
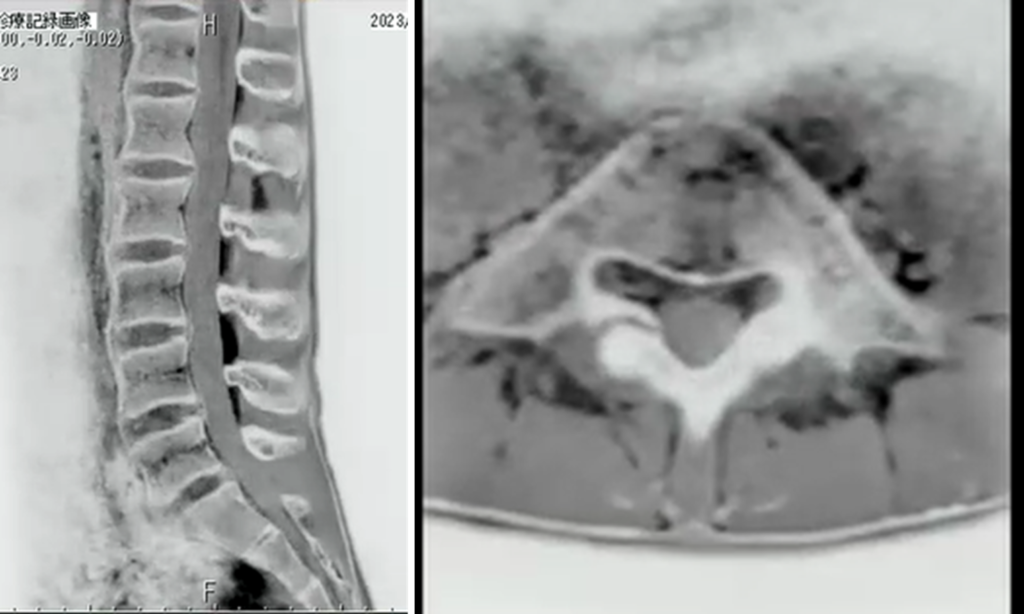
左の画像がCT Like Imageの腰椎矢状断、右が横断面
3D収集ですので再構成が可能です。
CTの骨条件と比較すますと
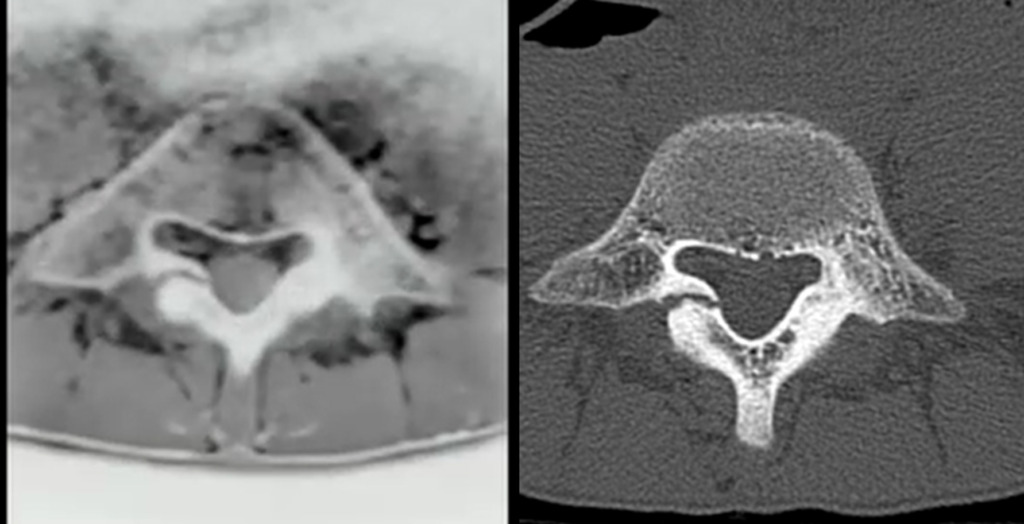
左がMRIのCT Like Image、右がCTの骨条件です。
CT Like ImageでもCTの骨条件と同様な所見が指摘できます。
整形外科医:中村Dr
MRIでCT Like Imageを撮影してもらうとすごく助かります。
先ほど言ったとおり分離症ではMRIの浮腫像とCTでの骨折の有無の両方を見たいのですが、CTは被曝の問題があります。だいたいの患者が子供ですのでMRIで骨折まで評価できるのはありがたいです。
放射線科医:中山Dr
CTの骨条件のように観察できるということですがこの原理はどのようなものかというとRadiationJournalでも紹介しています。
当院ではOPLLに対しても撮影しています。
整形外科医:中村Dr
OPLLもMRIだけだとヘルニアなのかOPLLなのかわかりにくかったので、MRI後にCTを撮影して評価していましたが、MRIでCT Like Imageを撮影していただくと1度でわかるので助かります。
放射線科医:中山Dr
CTをやる大きなメリットというのが被曝になります。被曝をなくせるというのは大きな魅力的な手法だとおもいます。
これをやるには高性能の装置が必要なのですか?
ある施設では0.5テスラのMRI装置でも撮影できたという報告もあります。
3Dでなくても2Dでも撮影可能です。
放射線科医:中山Dr
一方でMRIベースの画像ですので分解能がCTに劣りますね。細かな骨折線をみるには難しいと思います。
整形外科医:中村Dr
分離症に限っていえば、CT Like Imageは助かるのですが、ほかの骨折に関してはやはりCTの方がきれいに見えたり撮影時間が短いので、やはりCTはCTで大事です。
分離症の場合は子供が対象のことが多くまた経過観察で何回も撮影することが多いのでそこを考えるとMRIでCTのような画像が見えるのは助かります。
分離症でRAO・LAOのX線撮影はどうなのか?
整形外科医:中村Dr
分離症といえば斜位ですのでオーダーを入れることもありますが、わかりにくいことが多いです。
RAO・LAOで分離症が観察できるということはすでに骨折しているという陳旧性になります。分離症の治療は超初期像の骨髄浮腫を見つけて早期に治療することが重要ですので、初期の分離症を疑う場合は両斜位のオーダーをお願いすることや両斜位で診断することはありません。
MRIが撮影できるならMRIを選択しますが、MRI撮影できない場合は両斜位を撮影されて骨折線を確認するといいのですが、レントゲン両斜位で骨折線が確認できるということは陳旧性になります。両斜位で骨折線がないからと言って分離症がないと言うことではありません。
MRIが撮影できない場合は、分離症を疑う時点で早めにMRIが撮影できる施設に紹介してもらうと良いと思います。
レントゲン腰椎座位/仰臥位側面画像について
整形外科医:中村Dr
圧迫骨折の時に撮影をお願いしています。椎体の前方の開きぐらいを観察しています。
仰臥位側面のレントゲンで圧迫骨折がある場合、新規圧迫骨折などの不安定部分がある場合は椎体の前方の幅が広がります。座位だと荷重がかかり幅が小さくなります。陳旧性の場合は座位でも仰臥位でも変化が少ないのですが、新鮮骨折もしくは偽関節の場合は仰臥位で前方の椎体の幅が広がりますので、レントゲンでも新鮮骨折や偽関節をある程度判断します。
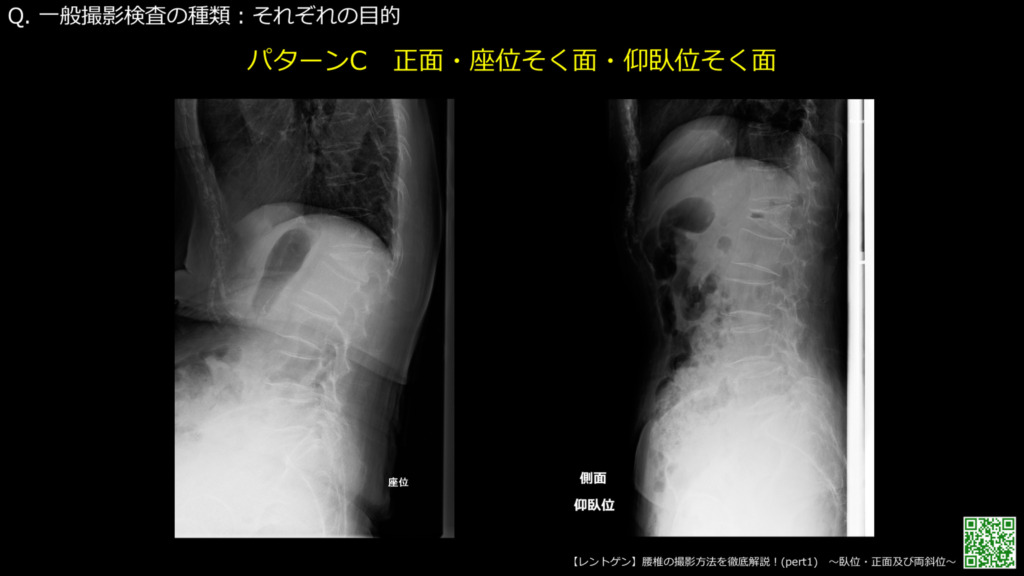
この方の場合は、L1の圧迫骨折を認めます。座位と仰臥位を比較すると仰臥位の方が椎体の前方が開いています。新鮮骨折もしくは偽関節と考えられます。
立位でもいいのですが、座位の方が荷重をよりかけられるので立位より座位の側面をお願いしています。
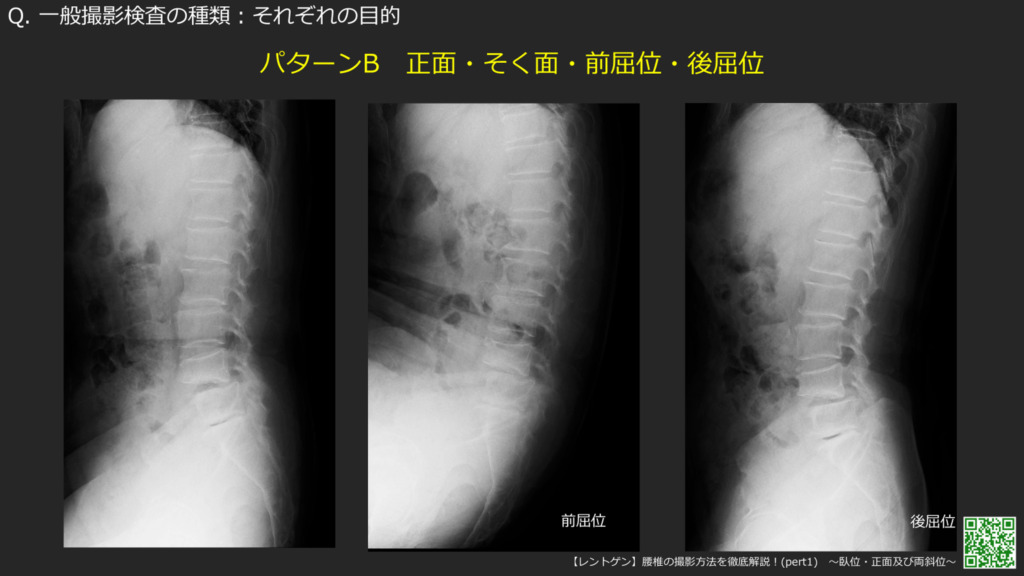
前/後屈でもある程度椎体の開きがわかるのですが、患者さん自身に沿ってもらったりするのでどうしても痛みがあると患者さん自身がセーブしてしまいわかりにくいのでことがあるので座位/仰臥位での側面のレントゲンをお願いしています。
まとめ
放射線技師・医師向けのセミナーを不定期開催中!!
本メディアを運営するY’s READINGでは、放射線技師・医師向けのセミナーを不定期に開催しております。
症例画像を用いたディスカッション形式のワークショップ「ウェブラジエーション勉強会」や、次世代の人材育成をコンセプトにゲストを迎えて取り組む実践型セミナー「みらいクラブ」など、さまざまなテーマで実施しています。
医学部生や診療放射線技師はもちろん、その他の医療関係者など、興味のある方はどなたでもご参加いただけます。
一部のイベントを除き、Zoomよりオンラインでも参加可能なため、全国のみなさまのご参加をお待ちしております。
\ 臨床現場のリアルな意見交換が聞けるのはここだけ!! /
