第11回ウェブラジエーション勉強会 ダイジェスト Vol.1

記事の監修医師
【略歴】
熊本大学医学部卒業
【資格/役職】
放射線診断専門医 医学博士
株式会社ワイズ・リーディング 代表取締役兼CEO
医療法人社団 寿量会 熊本機能病院 画像診断センター長
熊本大学医学部 臨床教授
第11回ウェブラジエーション勉強会の内容をダイジェスト版としてご紹介していきたいと思います。
Vol.1― 見逃してはいけない隠れた頭部疾患―
症例
- 患者情報:
97歳 女性
夕食中に5分程の一過性意識消失あり。
その後家族の声かけに対し反応が乏しく、嘔吐も出現したため救急搬送要請され当院に搬送されました。

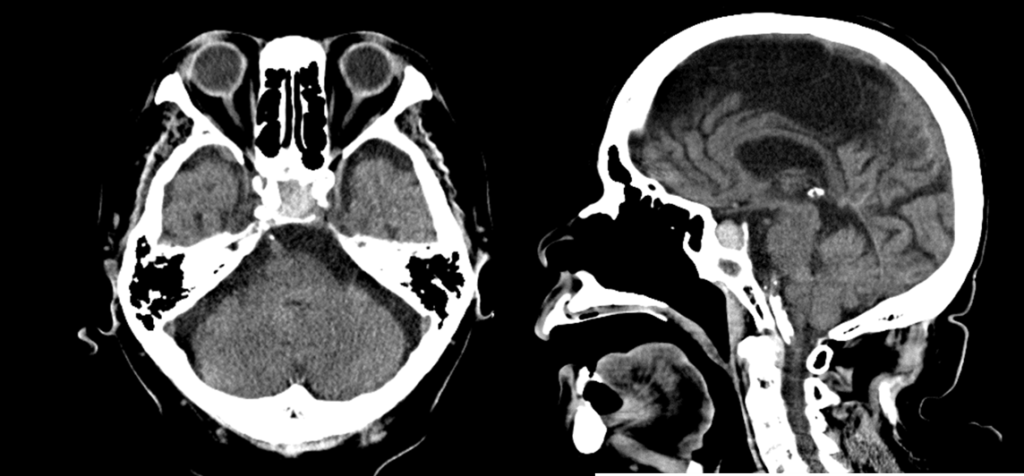
診察後、頭部CT単純検査が施行されました。
その時の頭部CT画像です。
放射線科医の読影レポート
「下垂体には頭尾径14mmの高吸収域があり、血腫が示唆されます。」
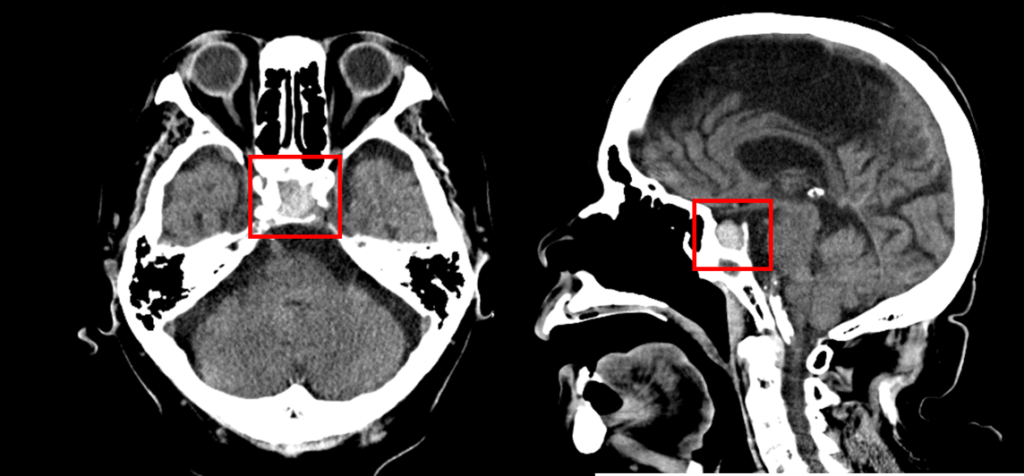
臨床情報を加味すると、まずは下垂体卒中が疑われます。
脳外科/神経内科的にご加療の上、状態が落ち着かれたら背景の腫瘍性病変検索のため造影MRIをご検討ください。
とのことでした。
搬送直後の頭部単純CTでは、救急科の医師によって脳出血や急性期脳梗塞はないと判断されましたが後日、放射線科医の読影レポートによって下垂体内の高吸収域(出血)が指摘され、MRI検査が追加検査されました。
MRI画像です。
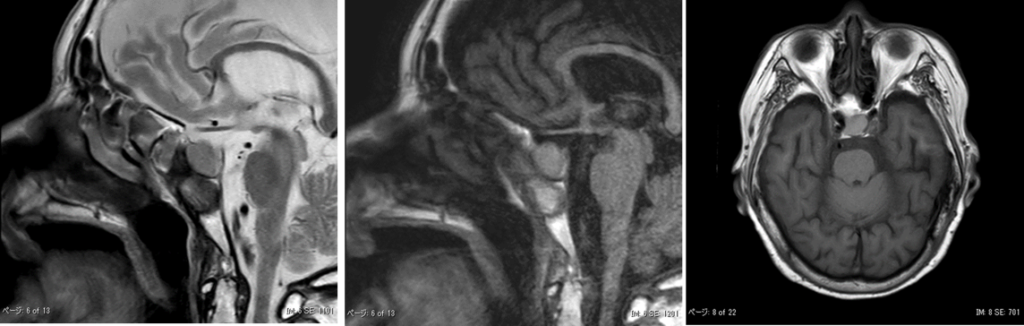
MRI上、下垂体は頭尾径14mmに腫大しています。
CT所見とあわせると血腫を見ているものと考えますが、後葉のT1WI高信号は保たれています。下垂体卒中を疑います。
腫瘍性病変混在の有無については状態が落ち着かれてから造影MRIでも評価してください。
とのことでした。
下垂体MR画像の特徴
- 信号強度の特徴(T1強調画像)
下垂体卒中のMRIにおいて最も重要な所見の一つは、T1強調画像での高信号です。
・出血の描出:
T1強調画像で高信号を示すのは、下垂体腺腫内での出血を反映しています。
・部位の特定:
通常、下垂体後葉はT1強調画像で高信号を示しますが、卒中を起こした症例では、前葉を中心に出血(高信号)が起こり、本来の後葉の高信号が後方に押しやられているような像が確認されることがあります。
- 形態的変化(サイズと圧迫)
・下垂体の増大:
出血や梗塞により下垂体が急激に増大します。今回の症例では、前後径(または頭尾径)が14mmにまで拡大していました。
・周囲組織への影響:
増大した下垂体が視神経などの周囲組織を圧迫する様子が観察されます。
- 断面による観察のポイント
冠状断:
左右の関係性がわかりやすく、マイクロアデノーマ(微小腺腫)の検索やダイナミックMRI撮影において習慣的に用いられます。
矢状断:
下垂体全体の大きさや前後の位置関係を把握しやすく、読影の際に見やすい断面とされています。
- 撮影手法と追加検査
FOVの調整:
下垂体は非常に小さな臓器であるため、FOVを絞って詳細に観察することが重要です。
造影MRI(ダイナミックMRI):
急性期の状態が落ち着いた後、背景にある腫瘍性病変(下垂体腺腫など)の有無や範囲を評価するために、造影剤を用いたダイナミックMRIの実施が検討されます。
このように、MRIはCTでは判別しにくい下垂体内部の出血状況や組織の増大を詳細に描出することができるため、確定診断に極めて有用な検査です。
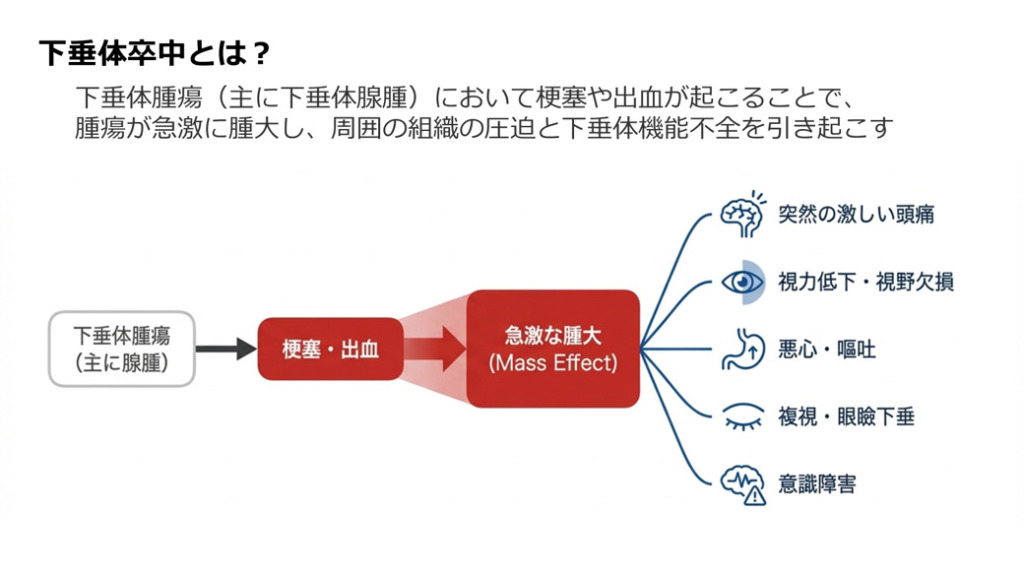
下垂体卒中とは
下垂体卒中とは、下垂体腫瘍(主に下垂体腺腫)において梗塞や出血が起こることで、腫瘍が急激に腫大し周囲の組織を圧迫した結果、下垂体機能不全に陥る病気です。
突然の激しい頭痛や視力低下、吐き気、嘔吐、複視、眼瞼下垂、意識障害などの症状が起きます。
なぜ見逃しが起きたのか?
本症例では夜間帯に頭部CTを撮影し、下垂体卒中はそのとき気付かれませんでした。
次の日、読影医の指摘により下垂体卒中が確認され、MRIが追加されるという流れでした。
下垂体卒中は、初期の単純CT検査でしばしば見逃されるリスクがあります。その原因として以下の点が挙げられています。
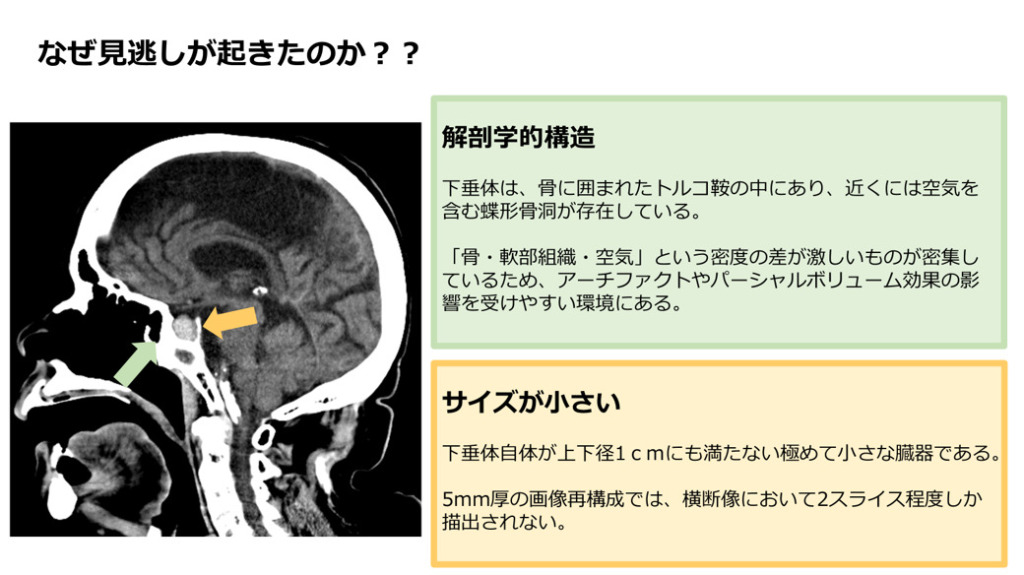
1.解剖学的構造
下垂体は、骨に囲まれたトルコ鞍の中にあり、近くには空気を含む蝶形骨洞が存在しています。
「骨・軟部組織・空気」という密度の差が激しいものが密集しているため、アーチファクトやパーシャルボリューム効果の影響を受けやすい環境にあります。
2.サイズが小さい
下垂体自体が上下径1cmにも満たない極めて小さな臓器です。
当院では横断像は5mm厚の画像再構成で表示してますが、それだと2スライス程度しか描出されません。
3.診断時の心理的要因
救急現場では、脳実質内の出血やクモ膜下出血といった、より顕著な病変に意識が向きやすく、下垂体への注意が疎かになる傾向がある。
診断の向上に向けた対策(現場力)
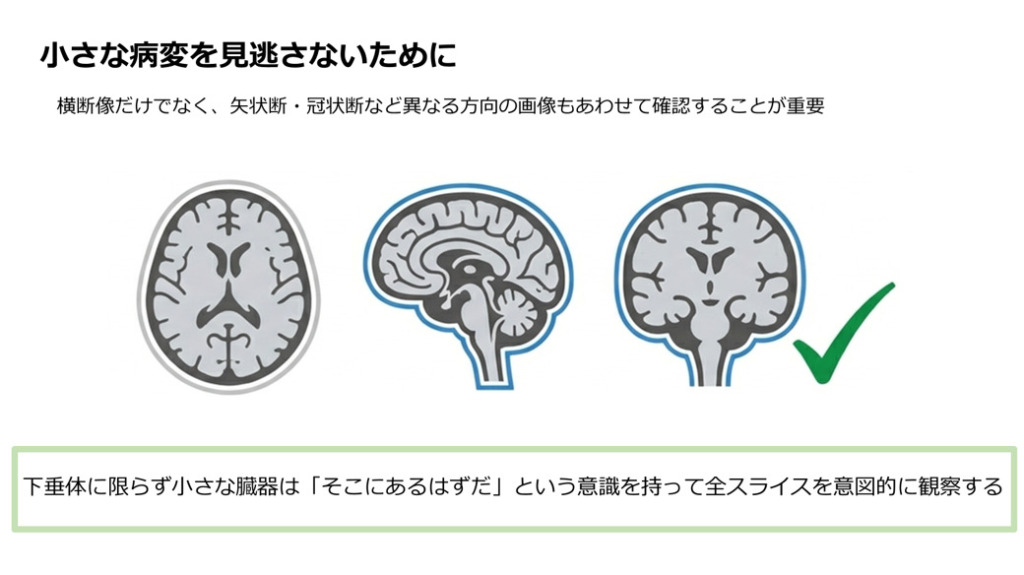
小さな病変を見逃さないために横断像だけでなく、矢状断像・冠状断など異なる方向の画像もあわせて確認することが重要。
下垂体に限らず小さな臓器は「そこにあるはずだ」という意識を持って全スライスを意図的に観察することが大切だと思います。
臨床情報の重視
本症例のような高齢者の場合、症状の訴えが乏しいこともありますが、視覚障害などの臨床所見がある場合は強く本疾患を疑い、緊急的な対応を検討する必要があります。
放射線技師の役割
撮影現場で「何かおかしい」と気づく”現場力”を発揮し、必要に応じてMPR画像を追加して情報提供を行うことが、早期診断に繋がります。
下垂体卒中は日常臨床で頻繁に遭遇する疾患ではありませんが、見逃すと重大な結果を招く可能性があるため、全スライスを丹念に観察する姿勢が求められます。
以上、見逃してはいけない隠れた頭部疾患「下垂体卒中」についてです。
次回は”腹部外傷後CT”について投稿いたします。
